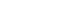CTC檢測在乳腺癌診療中的應用
1.CTC檢測輔助乳腺癌高危人群的篩查
在腫瘤發展的整個過程中,早期腫瘤在1mm時,就會有CTC進入血液,提示癌癥發生的風險,所以,如果能在早期對乳腺癌高危人群開展CTC檢測,早于影像學診斷,可以實現乳腺癌早診斷早治療的目的。目前對于乳腺癌高危人群的CTC檢測的臨界閾值為2,
- CTC≥2時,提示存在患乳腺癌的風險,需及時進行腫瘤標志物以及影像學等檢測,并緊密進行CTC檢測隨訪。
- CTC<2時,提示本次檢測處于一個相對正常的水平,出現這一結果可能是由于上皮細胞混雜或者其他相關因素因起造成的,但并不能完全排除患乳腺癌的風險,需結合其他檢測結果,并繼續CTC檢測隨訪;
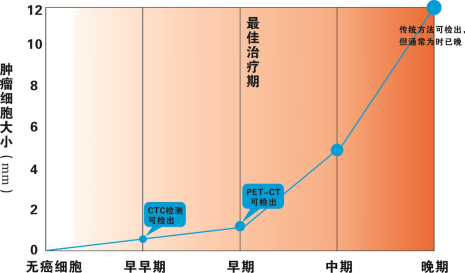
華得森CytoSorter 乳腺癌CTC檢測與AJCC乳腺癌診斷金標準一致性非常高,可以輔助乳腺癌臨床診斷!


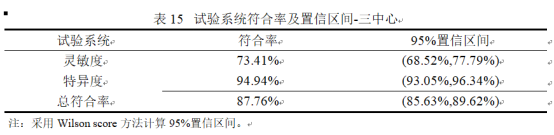

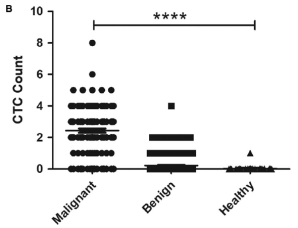

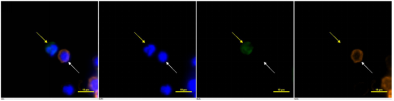
采用CytoSorter®CTC平臺對366例BC患者和30例健康女性進行CTC檢測。當CTC截止值設定為2時,ROC曲線給出曲線下面積(AUC)為0.8989,在Tis和T1-3分期的BC患者中,CTC檢出率分別為50%,81.67%,91.07%。
CTC可作為乳腺癌的篩查和早期診斷的診斷輔助。 CTC與醫學成像檢查的共軛增加了乳腺癌檢測的靈敏度。
2.CTC檢測輔助乳腺癌預后評估
AJCC第8版乳腺癌分期以及NCCN乳腺癌診療指南均把CTC作為預后的獨立因子,認為
臨床晚期乳腺癌外周血CTC≥5個/7.5mL,臨床早期乳腺癌外周血CTC≥1個/7.5mL提示預后不良,并且證據水平為Ⅱ級。
2004年美國食品藥品監督管理局(FDA)審批CTC檢測可以用于轉移性乳腺癌預后評估,預測患者生存期。2012年中國食品藥品監督管理局(CFDA)審批CTC檢測可以用于轉移性乳腺癌預后評估,預測患者生存期。

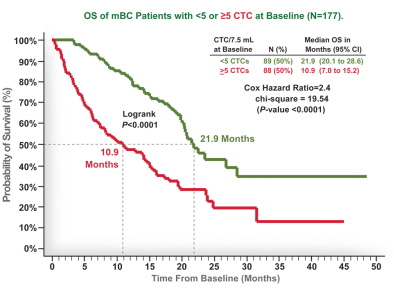
對于轉移性乳腺癌(包括各種亞型)
- 當CTC數量<5時,患者的預后較好,生存期較長。
- 當CTC數量≥5時,患者的預后較差,生存期較短,這部分患者,需給予重點關注,及時調整治療方案。
預后評估符合精準醫療的精髓,可以輔助醫生對患者進行精準分類,對預后較差的患者,給予重點關注,及時變更治療方案,提高患者的生存質量,延長患者的生存期,減少患者的經濟壓力。
3.CTC檢測輔助乳腺癌轉移復發風險監測
1)對于限制性轉移播散晚期乳腺癌患者,基線CTC計數可作為轉移潛能早期預測因子。
治療前CTC數量≥5時,患者的預后較差,復發轉移的風險較高。
治療前CTC數量<5時,患者的預后較好,復發轉移的風險較低。
2)對于新輔助化療和手術治療的局部晚期乳腺癌患者,CTC檢測是早期復發的獨立預后因素。
治療前CTC數量≥1時,患者復發轉移的風險較高。
治療前CTC數量<1時,患者復發轉移的風險較低。
隨著腫瘤的發生發展,尤其在轉移復發風險較高的患者中,CTC數量會顯著增加,且與傳統影像檢測方法相比,CTC計數檢測可以直觀反映腫瘤的惡性程度,可提早2~6個月時間預警腫瘤的復發轉移,為患者爭取寶貴的治療時間。研究已經證實CTC檢測可比臨床提前5個月或更長時間診斷乳腺癌的復發,并且CTC 檢測比影像學有更小的變異度。
4.CTC檢測輔助乳腺癌療效評估
在腫瘤傳統治療評價中,通常使用影像學觀察腫塊大小變化的方法來評價腫瘤治療療效,一般需要等待治療后2~3個月的時間才可評價。CTC檢測可以早于影像學發現腫瘤的進展。


手術治療前后CTC監測 化療前后CTC監測
1)轉移性乳腺癌患者
CTC的變化與血清 CA153 變化相關(P=0.017),與影像學 RECIST 標準的改變一致(P<0.001),治療后 CTCs 下降的患者比升高者生存明顯延長[(17.67±5.90)月比(4.53±0. 54)月,P<0.001],提示通過 CTCs 數量的變化可以評估患者治療情況及疾病進展。
5.CTC檢測可以輔助指導乳腺癌患者的個體化治療

- 原發腫瘤組織學Her2 陰性而CTC Her2 陽性的患者仍可在曲妥珠單抗(赫塞汀)靶向治療中獲益。
- 原發腫瘤組織學Her2陽性及CTC Her2 陽性接受曲妥珠單抗(赫塞汀)治療組的中位無病進展期明顯優于其他各組。
- 即使原發腫瘤組織學Her2陽性而CTC Her2陰性對接受曲妥珠單抗(赫塞汀)治療未必獲益。
乳腺癌患者組織難以獲取,或組織樣本量不足,或已經沒有組織樣本可取,或者患者不愿做組織病理的情況下,可考慮檢測外周血無創CTC HER2基因擴增,從而實現乳腺癌患者動態監測,輔助臨床醫生制定個體化治療方案。